目前分類:乳癌總論 (13)
- Aug 19 Mon 2013 15:56
飲食營養與乳癌康復
- Aug 15 Thu 2013 02:49
從影星安潔莉娜‧裘莉預防性雙乳切除談BRCA1 and BRCA2基因
好萊塢知名女星安潔莉娜‧裘莉,因為母親死於卵巢癌,接受基因檢測;並得知自己有BRCA1基因突變,已於2013年初接受預防性雙乳房切除手術,並考慮接著接受預防性雙側輸卵管及卵巢切除手術。消息傳出,引起國際輿論矚目,不但登上時代雜誌封面頭條,更成為近一個月來國內外醫學界的討論熱門話題。不過,真正值得普羅大眾深思的,則是,是否每個人都需要面對並作下安潔莉娜‧裘莉的抉擇?大多數癌症為偶發性(sporadic)基因突變發生,但是有一部分族群病人(約5-10%),是因為帶有生殖細胞上(germ line)遺傳基因缺陷導致癌症發生(1)。最著名的代表即為遺傳性乳癌與卵巢癌症候群(hereditary breast and ovary cancer syndrome),促成這個症候群最重要的兩個的基因是BRCA1與BRCA2。
帶有BRCA突變者,其乳癌等的發生年紀較一般病人早(20-30歲即開始有乳癌風險),終其一生發生乳癌的機率約到達40-87% (至70歲估計),卵巢癌的機率約到達16-60% (至70歲估計)。這兩個基因中,BRCA1又比BRCA2對乳癌有較重要的影響(4);若分開計算,則BRCA1帶因者終其一生乳癌發生機率為65-80%,卵巢癌為37-62%;BRCA2帶因者終其一生乳癌發生機率為45-85%,卵巢癌為11-23%(5)。
- Jun 15 Sat 2013 17:26
從安潔莉娜裘莉談遺傳性乳癌
國際知名女星安潔莉娜裘莉於5月14日投書美國紐約時報,發表一篇名為「我的醫療選擇」(My Medical Choice)的公開信,文中披露她因為帶有「有缺陷」的BRCA1基因,因此她已進行雙乳切除手術以預防乳癌發生,將來她也計畫進一步接受預防性的卵巢加輸卵管切除手術以減少卵巢癌的發生。這件事廣泛引起世人關注,使「如何預防及治療乳癌」成為近日最為轟動的醫療新聞。實際上,對BRCA1或BRCA2(下文將進一步解釋)有關的檢測及治療,在國外已有相當深入的研究,也有常常更新的治療建議準則(如NCCN準則),本文僅就對BRCA 1/2相關的遺傳性乳癌做個簡單的說明。
在乳癌發生的危險因子中,乳癌家族史一直是最重要且確定的因子之一,但有家族史的病患比率並不如一般民眾想像得多。根據國外的統計,乳癌病患其一等親(指遺傳學分法中的母女、姊妹)有乳癌病史的比率約為13%,至於加上二等親有多少,則沒有確切的統計資料;換言之,大部分的乳癌病患並沒有家族史,而乳癌家族史為何是罹患乳癌最重要的危險因子,原因目前只了解一部分。在所有的乳癌病患中,約有5~10%的病患可查出具有特定的基因缺陷(如最常見的突變),這個基因缺陷並非僅指在乳癌細胞上發現,而是指在身體各組織的正常細胞也會發現到的,而這些特定的基因缺陷也不見得只有在有乳癌家族史的病患可以被發現到。這些基因缺陷為高危險度致癌者包括:BRCA1、BRCA2、PTEN、TP53、CDH1等,但最有名且較常見即是安潔莉娜裘莉身上查到的BRCA1/BRCA2基因缺陷。
BRCA1及BRCA2是什麼東西?
BRCA1及BRCA2是什麼東西?。BRCA1這個基因負責製造一個蛋白質稱為乳癌第一型易感蛋白質(breast cancer type1 susceptibility protein),所以BRCA1也可被翻譯為乳癌易感基因第一型,相似的BRCA2則可被稱為乳癌易感基因第二型。BRCA1和BRCA2確實是在所謂乳癌家族的研究中被發現,BRCA1這個基因位於第十七號染色體上,而BRCA2這個基因則在第十三號染色體上。BRCA1在1991年被發現,而後BRCA2在1995年發現,這兩個基因正常時被稱為照顧者基因(caretaker gene),它倆的功能簡單說是當偵測到DNA的破壞時,這2個基因製造出的蛋白質可參與DNA的修補。因此當這二個基因產生缺陷時,DNA的破壞就可能無法被完整修補,最終造成的結果即是產生乳癌或卵巢癌等癌症。BRCA1及BRCA2均是很大的基因,基因突變的位置有非常多的變化,對乳癌及卵巢癌發生機率的影響也並不一致。根據國外的統計,白種人(如美國人)帶有BRCA1突變的機率約為三百分之一,BRCA2突變的機率約為八百分之一,而在特定種族如猶太人,BRCA2的突變機率甚至可達超過1%。台灣人究竟有多少機率有BRCA1或BRCA2的突變則不明,但應該是比白種人為少。 因為BRCA1/2係以自體基因顯性遺傳,故帶有缺陷的父母其子女也得到該缺陷基因的機會是50%。
BRCA1或BRCA2產生突變會對病患產生甚麼樣的影響?最為人所熟悉的是乳癌及卵巢癌的發生率會增高,所以若在病患身上檢測出有致病性BRCA1/2突變,甚而病患已然罹病,則稱為遺傳性乳癌/卵巢癌症候群。有BRCA1突變的女性,在70歲之前,有46%~85%的機率發生乳癌(比例依不同研究、種族及不同突變位點而有不同),有39%~63%的機率發生卵巢癌。有BRCA2突變的女性,在70歲之前,有43%~84%的機率發生乳癌,而有11%~27%的機率發生卵巢癌。其實,其他部位的癌症發生機率也會提高,例如BCRA1突變和大腸癌、子宮頸癌、子宮體癌、胰臟癌、攝護腺癌有關,而BRCA2突變則和男性乳癌、膽囊及膽道癌、胃癌、黑色素癌、胰臟癌、攝護腺癌、骨癌及咽癌相關。依目前國外大致的估計,BRCA1及BRCA2突變可以在25%的家族遺傳型乳癌病患中被發現,所以BRCA1及BRCA2仍僅能解釋一部分的家族遺傳型乳癌。而前文所提的其他高危險性基因,如TP53、PTEN、CDH1、LKB1則非常非常少見。有BRCA1突變病患所產生的乳癌,常常具有所謂三陰性型乳癌特性,也就是動情素接受體(ER)陰性,黃體素接受體(PR)陰性,HER2陰性,分化多屬於較差的第三級,預後及治療效果會比一般乳癌要差。有BRCA2突變病患所產生的乳癌則在表現上並沒有明顯的特色。
- May 07 Tue 2013 08:50
乳癌患者最想知道的6件事
- May 02 Thu 2013 00:27
99年癌症登記發表(102-04-30公布)
- Apr 19 Fri 2013 21:42
AJCC( 美國癌症聯合委員會) 乳癌分期




- Mar 26 Tue 2013 11:33
2009年台灣女性前十大癌症(2012年6月公布)
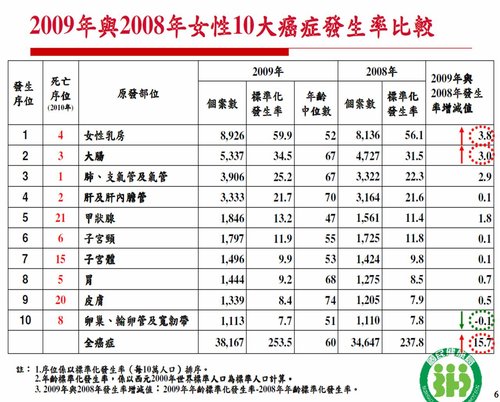
- Mar 26 Tue 2013 11:30
台灣女性乳癌年齡標準化發生率之長期趨勢 1979-2009

- Mar 26 Tue 2013 11:10
台灣年度乳癌新發個案及發生率
- Feb 04 Mon 2013 17:50
乳癌常見的症狀
1. 無痛性乳房腫塊
2. 局部乳房凹陷、變形或潰爛
3. 乳頭凹陷
4. 乳頭異樣分泌物(尤其是帶血分泌物)
5. 乳房外型改變:
a.突然性兩邊乳房大小不一
b.兩邊乳頭高低不一
- Feb 04 Mon 2013 17:47
98年台灣乳癌個案數(101年6月公布)

- Jan 08 Tue 2013 23:34
乳癌年輕化!防治7招
----
發現乳房有硬塊時該怎麼辦?
若是在月經前發現硬塊,最好等到經期結束以後,再自我檢查一次,如果還是摸得到硬塊,就立刻去找醫生。但要告訴醫生什麼事情呢?想想以下的問題:
■什麼時候發現硬塊的?
■最近一次的經期是什麼時候?
■乳頭有異樣分泌物嗎?
■以前有(或沒有)乳房的問題
■硬塊的大小,有變大或變小嗎?
- Dec 01 Sat 2012 16:51
乳癌細胞基因分析的新進展與臨床應用
隨著基因醫學的進步與分子生物科技的蓬勃發展,細胞之基因分析對於癌症預後的判斷扮演了相當重要的角色,可以把癌症患者根據分子基因的特性分成不同的疾病亞型及惡性程度,甚至預測疾病進展速度以及預後。最近幾年來隨著基因微陣列分析(microarray)技術的運用,相較於過去乳癌手術切除後進行細胞染色以分辨患者的預後,只能侷限於某些蛋白質或細胞受體的表現,全基因體基因晶片可以全面檢視二十三對染色體的基因劑量以進行乳癌患者預後的分析。舉例來說,有一半的患者其乳癌細胞基因體相對穩定,只有少於5%的基因劑量變化,這一類患者的臨床預後就會較佳;有一些患者的腫瘤會同時具有第一號染色體長臂的基因劑量增加和第十六號染色體的長臂劑量減少的情況,這些患者通常也有較好的治療反應。此外針對乳癌HER2基因的標靶治療,也必須根據 HER2 基因的表現量,然而過去的蛋白質定量方法或原位螢光雜交法有時仍無法確切分析出HER2基因的劑量,運用基因晶片則可以清楚地訂出基因劑量以及同樣位於第十七號染色體上的基因是否也具有相同的變化。因此未來的趨勢將是基因晶片應用於乳癌或者其他癌症,作為疾病分期、治療效果預測或疾病預後的指標。
2000年,Perou和Sorlie等對65例乳癌標本和17株乳癌細胞株進行了含有8012個人類基因的cDNA微陣列分析,發現同一乳癌的基因表型相對穩定,而不同乳癌之間基因表達則存在著較大差別;化療前後及腫瘤原發灶和轉移灶之間的基因表達則無明顯差異。基於此現象,Perou和Sorlie等提出了乳癌的分子分型,各型分別具有不同的特徵且預後不同,乳癌的這種分子分型有利於判斷其生物學特性和預後,有利於指導其臨床診斷及治療,並且被越來越多的研究所證實,成為目前乳癌分子分型的基礎和潮流。臨床上利用基因微陣列分析的方式來將乳癌細胞分成基底細胞型(basal-like)、管腔細胞A型(luminal A)、管腔細胞B型(luminal B) 、人類上皮細胞生長因子接受器第2型過度表現型(Her2+) 和 Normal like五種預後因子。這五種預後因子分別能造成不同乳癌預後意義和不同程度的治療結果。基因微陣列分析除了上述的使用進展外,目前的另一個主要用途是將乳癌病患作基因表現的分類;現在已知病患的乳癌細胞基因表現可大分為四類:
第一類稱為luminal A型,預後最好;第二類為luminal B型,預後較管腔細胞A型差;第三類為Her2+過度表現型;而第四類則稱為basal-like 型。目前的臨床研究則著力於根據這四類病患基因的表現,找出最適合的治療模式,包括最合適的化學治療處方。不同分子亞型乳腺癌具有不同的臨床特徵。
一般而言,管腔細胞型患者平均年齡較大(≥ 35歲),腫瘤較小,增殖率與浸潤性低且雌激素受體(ER)和孕激素受體(PR)高表達,確診時臨床分期較早,對內分泌治療敏感,luminal A的癌細胞可能有著最好的預後意義和治療結果,因此該型患者預後較好。 Her2過表達型與basal-like型原發瘤較大,增殖率高且ER和PR低表達,淋巴結轉移者多,病理分期較晚,這類的癌細胞可能很容易復發及遠處轉移,有較多的預後不良因素。basal-like型乳癌年輕患者所佔比例較高,有乳癌家族史者較多,而年輕乳癌患者預後較差。
雖然採用基因微陣列分析技術對乳癌進行基因表達譜分析是鑑定各種分子亞型最準確的工具,但該技術對標本的要求太高,且費用昂貴,實際操作困難,較難在臨床廣泛應用;兼之乳癌各分子亞型均有蛋白質標誌物如雌激素受體(ER),孕激素受體(PR),表皮生長因子受體2(HER2),細胞角蛋白5/6(CK5/6),表皮生長因子受體(EGFR)等的明顯差異,所以大多數臨床上應用免疫組織化學技術替代基因微陣列分析技術在蛋白質水平上對乳癌進行分子亞型,同樣分為上述4型。雖然乳癌的異質性使得免疫組織化學技術的分子亞型和基因微陣列分析技術的結果不完全一致,但前者也基本反映了各分子亞型的臨床特徵,敏感性為76%,而特異性達100%。研究學者認為可以根據免疫組織化學檢測的ER、PR、HER2和Ki67的結果來分型,分為(1)Luminal A型為 ER/PR:+, Her2:-, Ki67≦14%; (2)Luminal B型為 ER/PR:+, Her2:+,或 ER/PR:+, Ki67>14%, Her2:-; (3)Her2 overexpression型為ER/PR:-, HER2:+; (4)Basal like型為ER/PR/HER2:-。
最新的《2011年St.Gallen乳癌治療準則》將乳癌大致分為以上四種亞型,不同亞型的乳癌其生物學特徵、臨床預後和治療策略各不相同,因此,可以說乳癌的治療已經進入新分子分型指導下的治療模式,我們對乳癌的診治需要更新理念,掌握新技術,應用新策略。“不同亞型的治療策略”,體現新分子分型指導下的個體化治療,在新的治療模式中,制定乳癌輔助治療首先要考慮分子分型,然後再考慮復發風險。





