- Mar 26 Tue 2013 11:33
-
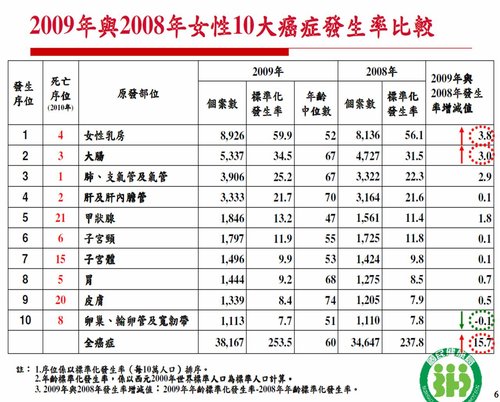
2009年台灣女性前十大癌症(2012年6月公布)
- Mar 26 Tue 2013 11:30
-
台灣女性乳癌年齡標準化發生率之長期趨勢 1979-2009
- Mar 26 Tue 2013 11:10
-
台灣年度乳癌新發個案及發生率
年度
1979
1980
1981
1982
1983
1984
1985
1986
1987
女性
N
703
789
899
914
1,080
1,071
1,175
1,314
1,144
CR
8.39
9.23
10.32
10.29
11.97
11.69
12.65
13.82
12.18
ADJR
11.86
12.75
13.98
13.75
16.12
15.33
16.35
17.05
15.24
- Mar 23 Sat 2013 23:14
-
Ki-67可以預測轉移性乳癌的預後
引用來源: 台灣癌症防治網
- Mar 23 Sat 2013 23:05
-
使用十年Tamoxifen對乳癌病患有較好的療效
引用來源: 台灣癌症防治網
http://cisc.twbbs.org/lifetype/index.php?op=ViewArticle&articleId=3255&blogId=1
- Mar 23 Sat 2013 10:45
-
名醫與大醫院的迷思
醫療崩壞的現況也許大家目前尚無感覺,但對醫療人員而言卻是感同身受。台灣醫療已經是一個失衡的天平,醫療制度上的設計讓醫院大者恆大,民眾對中小醫院沒有信心,轉診制度無法落實,大型醫療集團經營者與管理高層也樂見病患愈來愈多,因為以量制價,跟藥商及醫材提供者議價有較低的成本,機器使用率高,也較快回本,人力的使用在管理人員眼中其實跟機器一樣,服務人數愈多,賺的愈多,有意或無意不新聘人員,讓現有人力負擔所有工作,而這也是目前「血汗醫院」的作法: 嚴格控管人事支出,卻無止境的希望業績成長。
近年來因為醫療糾紛頻繁、健保點數下跌、加上對生活品質的要求,許多重症科別招不到住院醫師,甚至有些科別已找不到有人可以值班,而民眾直接到醫學中心就診的結果,造成醫學中心門診、急診人滿為患,許多大醫院病患已大到遠超過其人力所能負荷的程度,醫護人員醫療品質及病患就診品質嚴重下滑。
乳房外科在各大醫院門診也是如此,一個診掛數十位病患,甚至兩三百位病患,有多少醫師有能力了解每一位病患的病情? 很多乳癌病患都只拿藥不看醫生;而很多醫生也忙的無法知道該追蹤的時間,有些不看影像,只看放射科醫師打的報告;因為病患太多又必須看完,有些醫師寫的病歷,事後看也不知道該次看診發生何事,有些忙到完全照貼上次紀錄不作更改;有的醫生掛了上百個病患,連新診斷乳癌的病理結果及治療方向都沒有辦法讓病患了解;有的醫生病患眾多,安排各個管理師了解病情,解釋治療方向,最後與醫生對話短短一、二分鐘;有些病患等四、五個小時,甚至從早等到晚上半夜,只為見到心目中的神醫,但處置和別的醫生可能也沒有不同,他求的可能只是放心而已;有些病患喜歡找名醫開刀,一天排七、八台,但你真的相信一個醫生有三頭六臂,分身為每個病患手術;有些能讓檢查速食化,乳房超音波兩分鐘就作完了,報告隨便打一打。
乳房超音波其實是很費時的工作,有些醫生自己作,也有醫師請技術員作,但其流程不外是於某一區域超音波來回檢查過後,若有異常紀錄以不同角度紀錄該影像,若無異常,會在該區域留下一張片子,以乳房範圍推估,要完成乳房超音波,即使正常也應有至少六到十分鐘,但有人也能在二分鐘內把它完成,有無遺漏當然無法了解,但不管你是很認真的作或者兩分鐘把它作完,健保給付也是一樣。
- Mar 23 Sat 2013 09:37
-
醫療不是服務業
話說至此,對於台灣醫療環境真是有無限的感慨,有些人無法用同理心對其它人,而醫療也非像服務業,發號碼牌有很多服務人員輪流為你服務。當妳被診斷或懷疑乳癌時,妳會希望醫生用不到五分鐘的時間跟妳解釋處理方式,時間到就按下一位患者嗎?當妳的傷口須要處理時,妳會希望醫生幫妳處理好再離開診間,還是時間到就離開?醫療有太多不確定性,無法用服務業的標準來看待,很不幸我們卻活在這個要求醫療速食化,醫療管理商業化的時代。
下面連結的文章寫的很好,與大家分享。
http://blog.udn.com/wglee/5123537
- Feb 18 Mon 2013 20:14
-
「醫療崩潰: 碉堡內的閒聊」之二.:只有我知道的英雄
- Feb 17 Sun 2013 11:50
-
乳房影像檢查的判讀-- BI-RADS分級
BI-RADS是美國放射線醫學會(ACR)提出標準化乳房影像報告分類系統,英文全名為Breast Imaging-Reporting and Data System(BI-RADS), 目的是為了能增進影像判讀醫師與臨床醫師間的溝通及協助女性民眾了解自我的乳房狀況,適時安排乳房檢查時機、後續追蹤及進一步切片的必要性。
第0級: 需要附加的影像評估
第一級: 無明顯異常。1-2年內定期回診追蹤
第二級: 良性 。6-12個月內需回診追蹤
第三級: 可能良性,建議您必須3-6個月內回診追蹤
第四級: 懷疑異常,需採取積極性切片確認。
第五級: 高度懷疑惡性,需採取積極性治療。
第六級: 已被證實是乳癌及正在進行術前輔助型化療的病例。
所以BI-RADS 4或5 多會建議患者切片取得組織化驗為良性或惡性,以免因只「追蹤觀察」,延遲治療時機。
- Feb 17 Sun 2013 11:15
-
乳癌手術更精準 淋巴結切片助診斷
根據衛生署公佈,去年國人10大死因排名,乳癌位居第4名,以往為了預防癌細胞擴散,醫師在手術時往往會一併切除淋巴結,但這一來容易導致併發症,因此醫師藉由「前哨淋巴結切片術」,來確認癌細胞是否轉移到淋巴結,一旦癌細胞沒有擴散,就能保留淋巴結。
37歲的陳小姐,5年前在定期乳房檢查時,發現右側乳房有一顆約1.5公分的腫瘤,經一般外科醫師為當事人進行「乳房全切除手術」,配合「前哨淋巴結切片術」,共摘除3顆前哨淋巴結,由於腫瘤細胞分化良好,腋下淋巴沒有轉移,所以無需做進一步的化療與電療,經定期回診、追蹤,並調整生活習慣,去年順利生下小寶寶。
大林慈濟醫院一般外科醫師林俊宏表示,目前乳癌的治療仍是以外科手術為主,再輔以化學治療、放射性治療、荷爾蒙治療,但是可供選擇手術方法有相當多種,腋下淋巴腺廓清切除術是傳統手術治療乳癌的重要步驟,因為淋巴腺的清除可得知淋巴腺受感染的程度,進而提供正確期數判別及術後後續治療的指標估計在早期乳癌約有20%至30%的患者會有淋巴轉移,對這些患者而言,淋巴切除是必須的;反之,則有約70%的患者接受了不必要的淋巴切除,且承受了無可避免因為淋巴腺的徹底清除,所導致的後遺症包括肩關節僵硬、疼痛、患側上肢淋巴水腫、手臂活動不適等後遺症,影響病患日後生活甚劇。
【什麼是前哨淋巴】
所謂「前哨淋巴」是指乳癌腫塊經由淋巴腺引流的第1個淋巴腺,可用來判斷是否乳癌己發生淋巴轉移。前哨淋巴結切除術最早是應用在黑色素瘤,用來判斷淋巴結是否有轉移,一直到1998年Dr.Krag 才成功的應用在乳癌患者身上。
目前國外臨床的研究已經證實,乳癌癌細胞的散佈方式不是隨機無序的,而是有先後順序,也就是乳癌細胞會先轉移到直接引流腫瘤的淋巴結,即所謂的前哨淋巴結,然後再擴散到其他的淋巴。
臨床上,定位「前哨淋巴結」可準確預測有無淋巴轉移,對於罹患早期乳癌的患者而言,「前哨淋巴結切片術」是一個安全且準確性極高的方法,也可以說是乳癌患者的一大福音。但要注意的是,前哨淋巴結切片檢查之效果,可能因醫師之經驗或醫院之不同而有差異。
引用來源: http://www.top1health.com/Article/13/11254
- Feb 04 Mon 2013 18:07
-
近年台灣男性乳癌個案數
年份
2000
2001
2002
2003
2004
2005
2006
2007
2008
2009
人數
25
27
40
31
48
49
47
38
36
48
ADCR
0.21
0.22
0.32
0.24
0.37
0.37
0.34
0.27
0.26
0.31